Первичная недостаточность яичников
Преждевременная недостаточность яичников
Преждевременная недостаточность яичников — гетерогенное и многофакторное расстройство, которое может развиваться в течение многих лет с периодами кратковременного улучшения. Потеря функции яичников в возрасте до 40 лет в этом случае может быть вызвана генетическими, хромосомными, ферментативными, инфекционными и ятрогенными факторами .
Интересно, что это расстройство может возникнуть в предпубертатном периоде, в период полового созревания и в репродуктивном периоде. Этот синдром встречается у 1/100 женщин в возрасте 40 лет и у 1/1000 женщин в возрасте 30 лет.
Основные симптомы преждевременной недостаточности яичников включают аменорею, вегетативные симптомы (присутствуют примерно у 50% женщин с этим расстройством), а также гипоэстрогенизм и повышенный уровень гонадотропинов в крови.
Диагностика синдрома основана на двойном определении концентрации ФСГ (фолликулостимулирующего гормона) в сыворотке с интервалами более 1 месяца. Значения ФСГ, превышающие 40 МЕ / л, указывают на преждевременную недостаточность яичников.
Кроме того, рекомендуется оценить функцию надпочечников и щитовидной железы. Полезно определить концентрацию гормона АМГ — его концентрация обычно низкая или не определяется.
Для лечения используется заместительная гормональная терапия. При назначении гормонов, эндокринолог должен регулярно обследовать пациентку для контроля гормонального лечения и возможного выявления сопутствующих заболеваний.
Прогноз: синдром преждевременной недостаточности яичников в 3-5% случаев носит временный характер и через некоторое время менструация может возобновиться, вероятность беременности остается.
Гонадальный дисгенезис
Термин дисгенетическая гонада означает, что в органе отсутствуют половые клетки, характерные для яичников, и он в основном состоит из волокнистой соединительной ткани.
Причины дисгенезии гонад включают:
- дисгенезию гонад с кариотипом 46, XX;
- дисгенезию гонад с кариотипом 46, XY (синдром Свайера);
- синдром Тернера.
Чистая форма дисгенезии гонад с кариотипом 46, XX
Пациентки имеют следующие особенности:
- первичная аменорея;
- правильная форма тела;
- нормальное интеллектуальное развитие;
- сексуальный инфантилизм;
- наличие двухсторонних дисгенетических гонад;
- женские половые органы присутствуют, но грудь после полового созревания больше не развивается;
- в лабораторных анализах крови характерны повышенные уровни гонадотропинов с пониженным уровнем эстрогенов;
- иногда наблюдается небольшой гиперандрогенизм.
В лечении используются гормоны яичников.
Чистая форма дисгенезии гонад с кариотипом 46, XY (синдром Swyer)
В этом случае пациенток отличают такие особенности:
- первичная аменорея;
- нормальный или высокий рост;
- сексуальный инфантилизм;
- женский фенотип;
- внутренние гениталии — матка, маточные трубы и яичники — присутствуют.
В лечении используются гормоны яичников. Дисгенетические гонады с целью профилактики.
Синдром Тернера
Синдром Тернера — это врожденное расстройство, приводящее к потере части или всего генетического материала одной из двух Х-хромосом.
Больные имеют следующие симптомы:
- множество дефектов: сердечно-сосудистой системы, скелета, шеи, грудной клетки и ногтей;
- низкий рост, аномальные пропорции тела и двусторонние дисгенетические гонады (у большинства пациенток);
- у некоторых пациенток обнаруживается кариотип 45, X или мозаичный кариотип — в этом случае возможны менструации и даже беременность;
- концентрация ФСГ в сыворотке крови выше 40 МЕ / л;
- на УЗИ органов малого таза обнаруживается отсутствие половых желез или наличие маленьких половых желез без везикул, а также маленькая матка;
- рентген показывает наличие изменений в пределах пястной кости и вертикальное расширение внутреннего отростка бедренной кости.
В лечении используется правильная диета (особенно важная для пациентов с ожирением). Назначаются гормоны роста и яичников. Терапия начинается с низких доз эстрогена у людей в возрасте 14 лет, после чего следует заместительная гормональная терапия.
При наличии Y-хромосомы проводится профилактическое хирургическое удаление гонад.
 Первичная недостаточность яичников
Первичная недостаточность яичников
Причины возникновения
Заболевание развивается под влиянием множества факторов, потому зачастую врачи не могут установить истинную причину болезни. В первую очередь они интересуются у пациентки, не лечилась ли она с помощью химической или лучевой терапии.
Первичная недостаточность яичников, связанная с вынашиванием ребенка, чаще всего образуется по следующим причинам:
- Нарушения беременности, возникшие в результате негативного влияния на плод.
- Сбои в гормональном фоне беременной.
- Инфекционные и генетические заболевания, перенесенные будущей матерью.
Определить вторичную недостаточность сложнее, поскольку она появляется в результате большого перечня причин:
- Стремительное снижение веса, перерастающее в анорексию.
- Нехватка витаминов и минералов в организме.
- Нервные срывы и депрессии.
- Туберкулез, обнаруженный в половых органах.
- Врожденные болезни матки и придатков.
- Головные травмы, в результате которых пострадал гипофиз или гипоталамус.
- Нарушения кровообращения в артериях мозга.
Рекомендуем узнать: Про синдром истощения яичников и лечение
Первичная недостаточность яичников Мой доктор
Первичная недостаточность яичников — это состояние, при котором женские яичники прекращают нормально функционировать до момента достижения 40-летнего возраста. Развитие этого нарушения может встречаться даже у подростков.
Следует четко отличать его от преждевременного наступления менопаузы. При первичной недостаточности яичников у женщины все еще может сохраняться менструальный цикл и способность забеременеть. Однако при этом яичники не вырабатывают яйцеклетки согласно прежнему графику.
Раньше это нарушение называли синдромом преждевременного истощения яичников.
Симптомы
Основными признаками первичной недостаточности яичников обычно становятся нарушение менструального цикла и бесплодие. Также возможно развитие симптомов, схожих с менопаузой, а именно:
- приливы
- обильное ночное потоотделение
- раздражительность
- плохая концентрация внимания
- пониженное половое влечение
- боль во время полового акта
- влагалищная сухость.
Причины и факторы риска
В большинстве случаев причина развития первичной недостаточности яичников остается неизвестной. Исследования показали, что это нарушение может быть связано с наличием в яичниках маленьких капсул, называемых фолликулами. Именно в них развиваются и растут яйцеклетки. Проблемы с работой фолликулов могут быть вызваны:
- Генетическими или хромосомными аномалиями, такими как синдром Тернера.
- Аутоиммунными заболеваниями, такими как тиреоидит или болезнь Аддисона.
- Перенесенными химиотерапией или лучевой терапией.
- Нарушениями обмена веществ, такими как галактоземия.
- Токсинами, химическими веществами и пестицидами.
Диагностика
Врач задаст вопросы о перенесенных ранее заболеваниях, а также о болезнях, присущих вашей семье. Также он назначит тест на беременность, чтобы исключить этот фактор в качестве причины отсутствия менструального цикла.
После он проведет осмотр для исключения других проблем, способных вызвать схожие симптомы. Также он назначит сдачу анализа крови, на основании которого и можно будет диагностировать первичную недостаточность яичников.
Наконец, ультразвуковое обследование позволит изучить состояние яичников.
Профилактика
В большинстве случаев первичную недостаточность яичников невозможно предотвратить. Снизить риск ее развития можно за счет избегания контакта с опасными токсинами и определенными веществами. К таковым относятся химикаты, пестициды и табачный дым.
Лечение
К сожалению, лекарства от первичной недостаточности яичников не существует. Тем не менее, некоторые симптомы можно вылечить при помощи гормонозаместительной терапии.
Именно эта методика является наиболее распространенной терапией, назначаемой при первичной недостаточности яичников. Она обеспечивает организм гормонами, которые должны вырабатываться в яичниках.
При первичной недостаточности яичников такая методика лечения позволяет:
- нормализовать менструальный цикл
- снизить ночную потливость и интенсивность приливов
- сохранить здоровье костей
- возможно, увеличить шансы забеременеть.
Жизнь с заболеванием
Обычно первичную недостаточность яичников связывают с пониженным уровнем определенных гормонов. Этот фактор повышает риск развития у женщин ряда заболеваний, а именно:
- Остеопороза. Это заболевание, ослабляющее кости и делающее их хрупкими, из-за чего увеличивается риск переломов. Чаще всего лечится при помощи пищевых добавок, содержащих кальций и витамин D.
- Гипотиреоза. Низкий уровень гормонов, вырабатываемых щитовидной железой, влияет на обмен веществ. Это обусловливает недостаток сил и психическую вялость. Чаще всего лечится медикаментозно.
- Депрессий и тревоги. Изменения гормонального фона могут приводить к тревоге и депрессии. Лечатся эти состояния медикаментозно или при в рамках посещения психолога.
- Сердечно-сосудистых заболеваний. Низкий уровень эстрогена способствует затвердению артерий, подвергая женщин, страдающих первичной недостаточностью яичников, риску развития сердечнососудистых заболеваний и смерти. Чаще всего эти болезни лечатся медикаментозно.
Вопросы, которые следует задать врачу
- Является ли первичная недостаточность яичников причиной того, что я не могу забеременеть?
- Смогу ли я когда-нибудь зачать ребенка?
- Какие методики лечения помогут мне в этом?
- Как отличить первичную недостаточность яичников от преждевременного наступления менопаузы?
- Придется ли мне проходить гормонозаместительную терапию всю оставшуюся жизнь?
Симптомы дисфункции
О наличии у женщины дисфункции яичников свидетельствует ряд характерных симптомов. В первую очередь, это нарушение регулярности и длительности цикла.
При нормальной работе яичников уровень эстрогенов у женщины детородного возраста к середине цикла снижается постепенно, а уровень прогестерона повышается. Благодаря этому в матке нормально развивается эндометрий и формируется здоровая яйцеклетка, готовая к оплодотворению. Если зачатие не происходит, то своевременно наступают месячные продолжительностью 3-5 дней и объемом 40-80 мл. Дисфункция приводит к резкой смене уровня гормонов, что чревато появлением маточного кровотечения между менструациями. Оно может быть настолько обильным, что женщине требуется неотложная медицинская помощь для его остановки. Большая потеря крови опасна для жизни.
Недостаток эстрогенов приводит к укорочению первой фазы цикла и сокращению его протяженности. Месячные начинают приходить беспорядочно и чаще, чем через 21 день. Избыток эстрогенов приводит к отсутствию овуляции, большим задержкам месячных. Одним из возможных последствий дисфункции яичников является аменорея – полное прекращение менструаций у женщины репродуктивного возраста (на полгода и больше).
Недостаточная выработка прогестерона делает невозможными сохранение беременности и вынашивание плода. При этом у женщины месячные становятся продолжительными и обильными. Кровопотеря приводит к появлению симптомов нехватки железа в организме (головокружениям, слабости, тошноте, головной боли).
Избыток гормона становится причиной удлинения второй фазы цикла и говорит о ненормальном развитии вырабатывающего его желтого тела. Для такого состояния характерно появление мигрени, набухание и болезненность молочных желез, депрессивное настроение, снижение сексуальной активности.
Как при избытке, так и при недостатке женских половых гормонов возможно возникновение таких симптомов, как чувство постоянной усталости, кожные аллергические реакции в виде зуда и сыпи, ухудшение зрения, падение артериального давления. При дисфункции яичников возникают неврологические расстройства: бессонница, боли в области сердца, беспричинная смена настроения. Отмечается чрезмерный рост волос на теле, ухудшение состояния кожи, волос, ногтей.
Норма
Фолликулярный резерв — это количество фолликулов данный момент, которые могут быть использованы для зачатия. Главная задача недозревшей яйцеклетки — защита ядра. От этого зависит нормальное развитие яйцеклетки и ее превращение в эмбрион.
С рождения и до момента полового созревания в организме девочки численность фолликулов составляет от полусотни до 20 тысяч. Разумеется, когда наступает половое созревание, гипофиз дает придаткам сигнал постепенно освобождать яйцеклетки. Этот процесс называется менструация.
Развитие фолликулов происходит по-разному. В разные дни цикла на УЗИ можно увидеть разное их количество. Что является нормой?
Норма фолликулярного резерва в зависимости от дня менструального цикла:
- 5 день — до 10 антральных фолликулов размером 2–4 мм;
- 7 день — количество такое же, дорастают до 6 мм;
- на 8 сутки МЦ можно увидеть доминантные фолликулы;
- на 9–10 день с помощью трансвагинального УЗИ лаборант диагностирует 1 превалирующий фолликул, размер которого составляет 14-15 мм;
- 11–14 сутки — наблюдается его рост, быстро продуцируется эстроген, он увеличивается до 25 мм.
Если начались критические дни, значит оплодотворение не произошло и превалирующий фолликул лопнул в яичнике.
Причины
Причинами дисфункции яичников могут оказаться факторы, которые приводят к гормональным сбоям в функциональности яичников и цикличности менструации.
Часто причина болезни кроется в следующем:
Воспалении яичников и их придатков, матки.
Процесс может прогрессировать на фоне низкого уровня личной гигиены органов мочеполовой системы, проникновения бактерий, частые простудные болезни, переохлаждения, неправильное проведение спринцевания.
Недугах, поражающие матку и яичники.
Часто такими заболеваниями является фибромиома матки, раковые новообразования в матке, эндометриоз и пр.
Патологических расстройствах эндокринной системы, как врожденного характера, так и приобретенного.
К этой категории причин относится сахарный диабет, чрезмерная масса тела, проблемы с щитовидной железой, неправильное соотношение женских половых гормонов.
- Частых воздействиях конфликтов, истощение, неправильное соотношение работы и отдыха.
- Частых прерываниях беременности, как самопроизвольные выкидыши, так и плановая чистка матки.
Особая опасность кроется в медицинском абортировании при первом наступлении беременности пациентки.
Опасность кроется в том, что организм девушки уже настроен на вынашивание ребенка, запущены важнейшие для этого процессы, но беременность стремительно прерывается, неся за собой дисфункцию яичников. Со временем это грозит невозможностью иметь детей.
Неправильное введение внутриматочной спирали.
Вводить спираль разрешается только тем девушкам, у которых к процедуре нет ни малейших противопоказаний. При этом нужно с регулярностью проходить обследования и держать ситуацию на контроле гинеколога.
Воздействие внешних раздражителей и факторов.
Повлечь развитие патологического процесса может смена климатических условий, прием медикаментов, лучевые поражения.
Несмотря на такое множество негативных факторов, в целом, даже одного из них может быть достаточно, чтобы регулярность менструации была нарушена и повлекла за собой дисфункцию яичников.
Что такое гипофункция яичников
О гипофункции яичников говорят, если нормальная активность этих органов патологически снижена. Подобное расстройство в работе яичников специалисты еще называют овариальной недостаточностью. Такое состояние относят не к заболеванию, а к патологическому состоянию.
Патология гипофункции яичников не связана физиологическим угасанием женской репродуктивной функции, наступающим после 40 лет.
Состояние угасания половой функции предшествует климаксу и объясняется физиологическим истощением запаса яйцеклеток с одновременным снижением гипоталамо-гипофизарно- яичниковой регуляцией нервной системы. В возрасте «40+» физиологическое угасание половой функции целиком физиологично и не считается патологией.
Гипофункция яичников у женщин моложе 40 лет является патологией и требует обращения к специалисту.
Первичная гипофункция
Состояние яичниковой гипофункции бывают первичным или вторичным. Первичной называют овариальную недостаточность, связанную конкретно с поражением ткани яичника, а вторичная форма этой патологии диагностируется при нарушенной нейроэндокринной регуляции работы яичников.
К первичной гипофункции могут приводить факторы в виде:
- Перенесенных будущей матерью инфекций или интоксикаций в первом триместре беременности, которые меняют структуру гонад (будущих яичников) еще внутриутробно. При этой форме так же могут страдать яичники при генетических сбоях. Генные нарушения в яичниках встречаются при многих хромосомных аномалиях.
- Постнатального (возникшего после рождения) поражения половых желез, когда по каким-то причинам яичники склерозируются и уменьшаются в размерах. Такие же процессы происходят и после операции на яичниках (резекции или удалении).
- Синдрома истощенных яичников, который происходит при преждевременном «расходовании» резерва яйцеклеток, приводящего женщину к сверхранней менопаузе.
- Синдрома резистентных яичников, когда при своей сохраненной структуре яичники перестают реагировать на гормональные сигналы организма.
Причинами первичной гипофункции могут служить ситуации, при которых на плод внутриутробно воздействуют негативные факторы в виде:
- перенесенных беременной вирусных патологий (типа краснухи, кори и др.);
- неблагоприятных факторов в момент вынашивания ребенка (болезней, облучения, химического воздействия и др.);
- генетических патологий;
- гормональных сбоев при беременности.
Вторичная гипофункция
Причиной вторичной яичниковой гипофункции могут стать любые факторы, изменяющие гипоталамо-гипофизарно-яичниковый механизм.
Именно эта система в норме «повелевает» работой яичников, начиная с подросткового возраста, обеспечивая сохранность правильного месячного цикла.
Механизм вторичной гипофункции яичников связан с:
- Дисфункцией яичников, возникшей еще внутриутробно или после полового созревания.
- Поражением гипоталамо-гипофизарной системы после ряда заболеваний головного мозга (опухолей, травм, менингита, нейроинфекций, ишемических патологий, интоксикаций).
- Функциональными сдвигами в гипоталамо-гипофизарной системе, когда анатомическая структура органов этого звена не нарушена, но их функция дает сбой. Такие процессы могут происходить после стресса, при невротических расстройствах или вследствие гормональных сбоев (при повышенном уровне тестостерона).
Функциональные сбои могут возникать при после экстремальных диет, тяжелых заболеваний или интоксикаций, при анорексии,.
Вторичная гипофункция яичников связана с изменениями, возникшими в организме изначально здоровой женщины по причине:
- воспалительных процессов;
- нарушенного обмена веществ или гормонального сбоя;
- гормонотерапии;
- синдрома хронической усталости;
- химиотерапии.
Самыми распространенными в случае вторичной овариальной недостаточности являются именно функциональные расстройства. Этот вид нарушений часто вполне обратим при устранении причины, вызвавшей дисбаланс в гипоталамо-гипофизарно-яичниковой системе.
Вторичная недостаточность яичников
Сущность вторичной недостаточности яичников заключается в расстройстве гипоталамо-гипофизарной системы. Это вытекает из так называемого гипогонадотропный гипогонадизма или гипопитуитаризма.
Проявляется как первичная или вторичная аменорея при нормальном развитии вторичных половых признаков. Однако в лабораторных анализах крови характерно наличие низкого уровня гормонов яичников и гонадотропинов.
В диагностике вторичной недостаточности яичников большое значение придается магнитно-резонансной томографии головного мозга гипоталамо-гипофизарной области. С ее помощью обнаруживаются опухоль гипофиза и другие изменения, возникающие в соседних структурах.
Гипогонадотропный гипогонадизм
Гипогонадотропный гипогонадизм — в основном приобретенное заболевание, возникающее в результате нарушения секреции ГнРГ (гонадолиберина) в гипоталамусе.
Патология также может быть генетически обусловлена хромосомными аномалиями или мутациями отдельных генов.
Есть также случаи, когда приобретенные причины были исключены, а генетические условия не были признаны — это так называемые идиопатический или изолированный гипогонадотропный гипогонадизм.
Это расстройство характеризуется неполным развитием или отсутствием функции яичников, что проявляется в форме первичной или вторичной аменореи, а в случае первичной аменореи – также недостаточным половым созреванием (включая развитие молочных желез, волос на лобке).
Из-за отсутствия секреции ГнРГ, анализы крови показывают низкий уровень гонадотропинов — ФСГ и ЛГ .
Гипогонадотропный гипогонадизм также может возникать у молодых женщин в результате стресса, чрезмерной физической активности или расстройств пищевого поведения, которые включают нервную анорексию и нервную булимию. Результат голодания — нарушения менструального цикла и бесплодие. Доказано, что постоянное снижение калорийности пищи ниже 800 ккал / сут приводит к функциональной аменорее.
При лечении идиопатического гипогонадотропного гипогонадизма используются половые гормоны, а для получения беременности гонадотропины или ГнРГ.
Гипофизарная недостаточность
Гипофизарная недостаточность — это совокупность симптомов, возникающих в результате одного или нескольких недостатков гормонов гипофиза. При вторичной недостаточности яичников важна секреция гонадотропина, ЛГ и ФСГ.
Наиболее важные причины гипопитуитаризма включают рак, травмы черепа, сосудистые нарушения, воспалительные и инфильтративные изменения, врожденные нарушения или нарушения развития и ятрогенные повреждения.
Диагноз основан на клинических признаках вторичной недостаточности яичников и сниженной концентрации гонадотропинов. Для исключения наличия пролиферативного процесса проводится МРТ головного мозга с гипоталамо-гипофизарной оценкой.
Лечение основано на коррекции гормонального дефицита. Пациенткам последовательно назначают эстрогены и гестагены.
При наличие опухоли ее удаляют с возможным последующим применением лучевой или химиотерапии.
Симптомы и признаки
На каждом этапе менструации женские гормоны должны содержаться в разном пропорциональном соотношении, что гарантирует полноценный яичниковый цикл, как результат – овуляцию. Именно поэтому дисфункция чревата отсутствием овуляции.
Разлад в функционировании яичников, ановуляция и отсутствие фазы желтого тела несут за собой сбои цикличности критических дней. Это связано с дефицитом прогестерона и изобилием эстрогенов.
Признаки дисфункции яичников можно заметить в виде:
- нерегулярного наступления месячных;
- чрезмерно интенсивных выделений или, напротив, скудных;
- кровотечений между менструациями;
- бесплодия или не вынашивания;
- тянущих и тупых болей по характеру схожих со схватками в критические дни, а также в дни овуляции;
- вялости, плаксивости, вспыльчивости;
- маточных кровотечений разной длительности, обильности и интенсивности;
- аменореей (отсутствием месячных более полугода).
Подобная симптоматика в комплексе или по-отдельности должна стать серьезной причиной для визита к гинекологу и прохождения обследования.
Факторы риска
Некоторые из факторов, делающих женщин более склонными к развитию патологии:
- Возраст. Риск развития патологии увеличивается в возрасте от 35 до 40 лет, хотя такое состояние встречается и у подростков, и у молодых женщин.
- Семейный анамнез. При наличии заболевания у близких родственников, риск развития патологии возрастает.
- Множественные операции на яичниках. При эндометриозе яичников или любых других состояниях, которые требовали нескольких операций, риск развития ПНЯ значительно возрастает.
Таблица 4. Химиотерапевтические препараты и риск возникновения бесплодия
| Риск расстройств | Препараты |
| Высокий |
Циклофосфамид, мелфалан, дакарбазин,
бусульфан, хлорметан (нп. программа МОПП) |
| Средний |
Цисплатин, карбоплатин, доксорубицыня,
БЭП, АБВД |
| Малый |
Винкристин, метотрексат, блеомицин,
меркаптопурин, винбластин |
Методы диагностики
При диагностике овариальной недостаточности ставится цель выявить симптомы, характерные для этой патологии, в виде недоразвития вторичных половых признаков, отсутствия или сбоя месячных, мужеподобности, непропорционального телосложения.
При установке диагноза обычно используют методы;
- гинекологического осмотра;
- изучения анамнеза;
- УЗИ придатков и матки;
- составления и изучения базального температурного графика;
- рентгенографии матки с придатками;
- анализов на определение уровня гормонов яичника, гипофиза и гипоталамуса;
- лапароскопии и биопсии (если это необходимо).
Фертильность
Около 5-10 процентов женщин с ПНЯ могут спонтанно забеременеть. На сегодняшний день не было исследовано эффективного способа лечения бесплодия у женщин с ПНЯ; довольно популярным стало использование яйцеклеток в рамках экстракорпорального оплодотворения (ЭКО), помимо этого, популярным среди женщин с ПНЯ стало усыновление детей. Некоторые женщины с ПНЯ предпочитают жить без детей.
В настоящее время, исследователи фертильности из Нью-Йорка изучают использование мягкого гормона дегидроэпиандростерона (ДГЭА) женщинами с ПНЯ с целью увеличить вероятность спонтанной беременности. Опубликованные результаты исследований в отношении ДГЭА показали, что ДГЭА может увеличивать вероятность спонтанной беременности, снизить вероятность спонтанного выкидыша, а также увеличить уровень успешности процедуры ЭКО у женщин с ПНЯ.
Кроме того, в течение последних пяти лет греческая исследовательская группа успешно внедрила использование дегидроэпиандростерона (ДГЭА) для лечения бесплодия у женщин, страдающих ПНЯ. Большинство пациентов обращались за донорскими яйцеклетками или к суррогатному материнству, тем не менее, через несколько месяцев употребления ДГЭА некоторым удалось забеременеть с помощью ЭКО, ВМИ, ВМТПО или с помощью естественного зачатия. Многие дети были рождены после лечения ДГЭА.
Криоконсервация овариальной ткани может быть осуществлена у девочек в препубертатном возрасте, находящиеся в условиях риска преждевременной недостаточности яичников; как считается, эта процедура так же безопасна, как и другие сопоставимые процедуры у детей.
Диагностика
Диагностировать данное заболевание невозможно на основании лишь ваших жалоб. Для того чтобы не ошибиться с диагнозом, врачи должны обнаружить первопричину недуга. Для этого они предлагают вам пройти ряд исследований:
- Ультразвуковое обследование.
- Кариотипирование.
- Определение аутоантител.
- Биопсия.
- Лапароскопия яичника.
Ультразвуковое обследование позволяет врачу рассмотреть структуру яичника, а также определить степень работы фолликулов. УЗИ позволяет выявить уровень гонадотропных гормонов. Если в яичник поступает большое количество фолликулостимулирующего гормона (более 20 международных единиц на литр), это является первым признаком недостаточности.
Кариотипирование — медицинская процедура, которая позволяет обнаружить нарушения генетического характера. Этот анализ проводится для исследования количественных и структурных аномалий, которые возникает в ваших хромосомах. Эти аномалии нарушают фертильную функцию, что проявляется в виде генетических заболеваний у плода.
Аутоантитела провоцируют повышение свертываемости крови, а также вызывают небольшие тромбозы в сосудах плаценты. Если диагностика показала наличие аутоантител, у вас может развиться маточно-плацентарная недостаточность, которая приводит к выкидышам во время беременности.
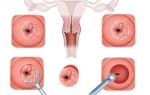
Биопсия яичников проводится в том случае, если описанные выше методы диагностики оказались бессильными. С помощью специальных щипцов, гинеколог приподнимает яичник, чтобы отсечь фрагмент ткани, который отправляется на дальнейшее исследование.
Лапароскопия — щадящая диагностическая процедура. Врач делает небольшие надрезы на внешней стенке брюшины, в которые погружает прибор с маленькой камерой на конце. Камера проецирует изображение на большой экран, на котором врач видит все процессы, происходящие в яичнике.
Важно! Диагноз яичниковая недостаточность гинекологи могут поставить в том случае, если вам еще нет 40 лет, но гормональные показатели не соответствуют нормам или имели место сбои функции яичников.
Рекомендуем узнать: Что такое гиперандрогения яичников
Как лечат
Схема лечения подбирается в зависимости от возраста пациента и степени патологии. Обычно при гипофункции проводят циклическое лечение гормональными препаратами для стимуляции и закрепления нормального менструального цикла.
Гормонотерапия обязательно включает гормональные тесты и периодический гинекологическим осмотром. Чем выше степень нарушения функции яичников, тем более сильных доз препаратов и длительного лечения необходимо пациентке.
Девочкам с данной патологией используют медикаментозное лечение в несколько этапов, учитывая фазы созревания фолликулов.
При первичной гипофункции чаще всего применяют гормонотерапию (после 20 лет). При этом используются:
- Эстрогены в виде синэстрола, эстрадиола дипропионата и др.) Вначале эти препараты вводятся постоянно в виде небольших доз (до 5000 ЕД в сутки). После появления менструаций схема использования препаратов становится прерывистой, давая возможность имитировать нормальный месячный цикл.
- Для нормализации состояния используют комбинированные препараты эстрогенов с прогестероном (2недели вводят эстрогены, затем неделю прогестерон (п/к и в/м по 1мл) или норколут (по 1-2 таблетки в день).
- После прекращения роста девушкам используют для поддержания работы яичников препараты женских гормонов (бисекурин, инфекундин).
Лечение вторичной яичниковой гипофункции выстраивается в зависимости от выявленных нарушений гормонального статуса:
- При избытке пролактина используют гормонотерапию парлоделом.
- При недостатке гонадотропных гормонов используют гонадотропин в/м (в сочетании хорионического и менопаузного) для стимуляции развития фолликулов и появления овуляции.
- При аденоме гипофиза проводится ее удаление оперативно или с помощью лучевой терапии.
- При отсутствии овуляции часто используют кломифенцитрат (по 50-75 мг с пятого дня месячных в течение 5-7 дней внутрь) для поддержания секреции простагландинов. При неэффективности терапии дозу препарата повышают до 200-250 мг. Препарат имеет много противопоказаний, поэтому назначается лишь врачом.
Помимо медикаментозного лечения, девушкам и женщинам рекомендуется исключение всех вредных факторов для их репродуктивного здоровья, правильное питание, лечебная физкультура, витаминотерапия, иммуноподдерживающие препараты. Последний этап лечения включает профилактику рецидивов патологии.
Лечение народными средствами
При гипофункции яичников или их дисфункции нередко используются средства из копилки народной медицины. Некоторые из таких рецептов сами гинекологи считают эффективными. Однако при серьезных степенях нарушений одними травами обойтись вряд ли удастся.
В качестве эффективных рецептов народной медицины можно использовать средства на основе
- Шалфея (благодаря его способности ускорять рост фолликулов и стимулировать функцию яичников). Возможны длительные лечебные курсы (до 3 месяцев). Запрещен прием этого растения во время беременности.
- Боровой матки (благодаря способности возвращать гормональный баланс и устранять воспаление в репродуктивных органах). Курс лечения составляет от месяца до полугода. При этом используют водные и спиртовые настойки и спринцевания. Эта трава противопоказана при недостатке эстрадиола.
- Красной щетки (из-за ее способности ускорять фолликулярный рост в яичниках, иммуностимулирующих свойств, а также умения снижать уровень андрогенов и эстрадиола). Применяют растение в виде водных или спиртовых настоев, отваров курсом в течение 20-30 дней. Растение часто используют в сочетании со спорышом, шалфеем, боровой маткой.
- Девясила (благодаря способности стимулировать функцию желтого тела и закрепляться эмбриону в матке). Используют средство курсами по 7-10 дней во второй фазе цикла.
- Золотого уса (благодаря иммуностимулирующего воздействия на эндокринные железы) в виде спиртового настоя, курсом в 2-3 недели с перерывом 10 дней. Беременеть в момент приема этого растения нельзя, так как оно токсично.
- Спорыша (благодаря снятию воспаления при одновременной стимуляции овуляции и снижении уровня эстрадиола), в первую фазу менструального цикла. Используют растение в виде отваров, однако оно противопоказано при высоком содержании андрогенов или беременности (из-за усиления маточного тонуса).